Krevní transfúze
definice
Krevní transfúze je podávání krve nebo krevních složek žílou. Krev použitá k tomuto je odebrána od dárce, když je darována.
Zatímco krev byla předtím podávána bez rozdělení na její složky, tato takzvaná „plná krev“ je nyní oddělena jako první. Tím se vytvoří 3 části: červené krvinky, Destičky a zbývající kapalina Krevní plazma. Oddělení umožňuje dát pacientovi pouze krevní složku, kterou potřebuje. To mimo jiné snižuje riziko vedlejších účinků.
Jaké jsou důvody krevní transfúze?
Podání krevní transfúze je indikováno u:
-
Ztráta krve (akutní nebo chronická), např. po operaci nebo traumatu
-
Anémie (anémie)
-
Poruchy krvácení
-
Trombocytopenie (Nedostatek destiček)
V případě poruch srážení krve se na rozdíl od anémie nepodávají žádné koncentráty červených krvinek, ale koagulační faktory jsou nahrazeny. Trombocytopenie je nedostatek krevních destiček. V tomto případě jsou uvedeny koncentráty destiček. V každém případě musí být krevní skupiny dárce a příjemce kompatibilní.
Důvody krevní transfúze
Aby lidské tělo fungovalo, potřebuje v podstatě určité množství krve. Bez dostatku krve může naše Buňky nedodávaly dostatek kyslíku stát, navíc sbírat toxické produkty rozkladu - to nakonec vede k smrti. Ztratíme velké množství krve nebo pokud se určité složky krve spotřebují příliš, musí se část z nich projít a Krevní transfuze byla nahrazena stát se.
Důvody krevní transfúze jsou velmi rozmanité. Například, červené krvinky jsou dávány v případech anémie, také známý jako anémie. K tomu často dochází po velkých operacích (pooperační anémie) nebo vážné nehody. Také nemoci gastrointestinálního traktu, jako je Ulcerózní kolitida nebo různých druhů rakoviny leukémie může vést k anémii. Vadné měny, Nemoc ledvin, Poruchy srážení, stejně jako onemocnění krevního systému v kostní dřeni také často vedou k anémii.
Koncentráty destiček jsou obvykle podávány pacientovi, když jsou také destičky Destičky volala, krev tolik klesá, že může silně krvácet. To je běžné u těžké ztráty krve po jednom Nehoda, při poruchách tvorby krve v souvislosti s leukémií Vedlejší účinky léku, do Ozáření nebo s onemocněním ledvin.
Důvodem podávání krevní plazmy je obvykle porucha srážení krve. K tomu může dojít u onemocnění jater, vrozených nemocí nebo autoimunitních onemocnění.
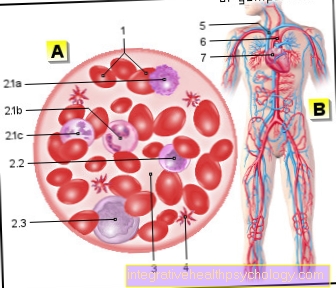
Krev - Sanguis
- červené krvinky
= červené krvinky -
Erytrocyty - bílé krvinky
= bílé krvinky -
Leukocyty
2.1 - granulocyt
a - Basofily
b - Eosinofily
c - Neutrofily
2,2 - lymfocyty
2,3 - monocyty - Krevní plazma
- Destičky -
Destičky - Kyslíková krev
(modrý) - Kyslíková krev
(Červené) - Srdce - Cor
Přehled všech obrázků Dr-Gumpert naleznete na: lékařské ilustrace
Krevní transfúze pro anémii
U anémie, známé také jako anémie, je hladina hemoglobinu v krvi nízká. Hemoglobin se nachází v červených krvinkách a je nutné zajistit, aby byly buňky zásobovány kyslíkem. Pokud je koncentrace příliš nízká, objeví se příznaky, jako je snížená výkonnost, bledá kůže, závratě nebo dušnost. V závislosti na příčině a rozsahu anémie může být nutné léčit krevní transfúzí. Potom se podávají koncentráty erytrocytů, tj. Krevní produkt, který se skládá převážně z červených krvinek, protože obsahují hemoglobin. Pokud je třeba anémii léčit pravidelnými transfuzemi, existuje riziko přetížení železem. Červené krvinky obsahují železo a uvolňují jej, když se rozpadnou. Během transfúze tělo přijímá velké množství, ale může uchovávat jen málo. Železo je uloženo v orgánech, kde může způsobit poškození. Toto by mělo být postaráno v případě častých krevních transfuzí, např. pomocí chelátorů železa.
Krevní transfúze v případě nedostatku železa
Anémie z nedostatku železa je jedním z nejčastějších onemocnění z nedostatku na světě. Nedostatek železa v těle vede ke snížení hladiny hemoglobinu a tím k anémii. Nejčastější příčinou ztráty železa je chronické krvácení, např. po operaci, traumatu, krvácení z gastrointestinálního traktu nebo menstruačním krvácení. Terapie se obvykle provádí perorálním podáváním železa a zastavením zdroje krvácení. Krevní transfuze obvykle nemusí být podávána. Může však být nutné, pokud je krvácení závažné.
Krevní transfúze pro leukémii
Rakovina prekurzorových buněk naší krve se nazývá leukémie. Bez ohledu na typ leukémie, kterou člověk trpí, je tvorba krve často tak přísně omezena jako součást nemoci, že musí být provedena krevní transfúze. Důvodem je obvykle migrace rakovinných buněk do kostní dřeně, kde se vytváří naše krev. Pokud rakovina roste zde nekontrolovatelně, vytlačuje a ničí zdravé buňky vytvářející krev a způsobuje tak anémii. U některých forem leukémie, jako je „chronická lymfocytární leukémie“, trvá obvykle měsíce nebo roky, než se objeví nedostatek červených krvinek, krevních destiček nebo krevní plazmy. U jiných forem se však věci mohou stát velmi rychle: akutní formy leukémie mohou vyžadovat krevní transfúzi během dnů nebo týdnů.
Přečtěte si více k tématu: leukémie
Kromě toho je pro leukémii často nutná chemoterapie. Zde používané léky ničí rychle rostoucí buňky - kromě rakovinných buněk sem patří i zdravé buňky kostní dřeně, které tvoří krev. Proto může být krevní transfúze také nezbytnou součástí léčby. Pokud je třeba provést transfuzi a které složky krve jsou nezbytné, rozhodne se v nemocnici na základě hodnot ze vzorku krve.
Přečtěte si více k tématu: chemoterapie
Krevní transfuze pro rakovinu
anémie není vzácným vedlejším účinkem u pacientů s rakovinou. Zejména nádory, které ovlivňují krev a hematopoetický systém, jako je Příčinou jsou leukémie. K anémii však mohou přispět i jiné typy nádorů tím, že napadnou kostní dřeň, zvyšují rozklad červených krvinek nebo uvolňují zánětlivé látky. Terapie nádorového onemocnění může také vést k anémii. Chemoterapie nebo ozařování jsou agresivní postupy, které neopouštějí tělo beze stopy. Krevní transfuze nemohou léčit rakovinu, ale mohou postiženému pacientovi pomoci s příznaky anémie, a tím obnovit kvalitu života. Ale i zde existují rizika. Krevní transfúze je další zátěží imunitního systému a u pacientů s rakovinou, kteří jsou již imunokompromitovaní, se může náchylnost k infekci zvýšit. Proto musí být v každém jednotlivém případě rozhodnuto, zda je krevní transfuze pro pacienta užitečná nebo ne.
Krevní transfúze po chemoterapii
Chemoterapie je agresivní terapeutický postup, který kromě buněk nádoru ničí zdravé buňky. Je tedy také obrovskou zátěží pro tělo. Protože jak nádorové onemocnění, tak chemoterapie mohou narušit tvorbu krve a tím také snížit hladinu hemoglobinu, může být užitečné provést krevní transfúzi během i po chemoterapii. . Transfúze neléčí, pouze zmírňuje příznaky anémie. Nicméně, zejména po chemoterapii, by mělo být cílem vrátit tělo své vlastní funkce, jako je tvorba krve, zpět na normální úroveň. Takže musíte individuálně rozhodnout, jak užitečná je krevní transfuze.
Krevní transfúze u novorozence
Anémie u novorozence se nazývá fetální anémie. V tomto případě se děti často rodí velmi bledě. Příčinou je také nedostatek hemoglobinu nebo červených krvinek. Tento nedostatek je často vyvolán různými faktory Rhesus u matky a dítěte, což znamená, že imunitní systém matky tvoří protilátky proti dětským krevním buňkám. Tomu může zabránit profylaxe Rhesus. V závažných případech je zde také nutná krevní transfuze. To lze také provést v lůně pomocí transfuze pupečníkové krve. Fatální průběh fetální anémie je v těchto dnech vzácný.
Mohlo by vás také zajímat tento článek: Rhesus intolerance
Krevní transfúze po operaci
Krevní transfuze jsou relativně často nutné během velkých operací nebo po nich.
Důvodem je obvykle ztráta krve během operace nebo sekundární krvácení části těla, na které byla provedena operace. Protože během krvácení dochází hlavně ke ztrátě červených krvinek, k transfuzi se obvykle používají tzv. „Koncentráty erytrocytů“ - koncentráty z darovaných červených krvinek.
Před hlavními operacemi, při nichž lze očekávat větší ztrátu krve, jsou z bezpečnostních důvodů obvykle zajištěny zásoby krve. Avšak vzhledem k rizikům spojeným s krevní transfuzí bude nejprve proveden pokus nahradit ztracenou krev tekutinami, které obsahují fyziologický roztok (nazývané infuze). Krevní rezerva je použita pouze tehdy, je-li velmi velká ztráta krve. Důležitým rozhodovacím faktorem je hodnota hemoglobinu, která ukazuje, kolik krevního pigmentu je stále v krvi: pokud klesne pod určitou mezní hodnotu, musí být pacientovi podány koncentráty červených krvinek.
Po operaci je obvykle nutná krevní transfúze, pokud uvnitř chirurgické rány dojde ke krvácení. To je často patrné velkým množstvím krve v obvazu nebo v kanálech a někdy pouze tehdy, když se objeví příznaky anémie, jako je bledost nebo rychlý srdeční rytmus.
Přečtěte si více k tématu: Příznaky anémie
Jak dlouho trvá krevní transfúze?
Trvání krevní transfúze se může lišit v závislosti na požadované množství krve, Předchozí nemoci pacienta a preference ošetřujícího lékaře se liší v délce. Krevní vak obsahuje cca. 250 ml kapaliny. Zpočátku se malé množství - přibližně 20 ml - obvykle transfunduje rychle. Průtok je pak snížen, dokud se veškerý obsah nedostane do krve. To trvá přibližně na plechovku 45 minut až 1 hodinu. Protože se obvykle podávají dvě nebo více balení krve, samotná krevní transfúze trvá přibližně. 2 hodiny.
Měla by být krev podávána ambulantně - tj. pacient přichází do nemocnice nebo do ordinace, dostává krevní transfuzi a poté znovu odchází - včetně přípravy a monitorování po podání krevních produktů musí být cca. 4 hodiny na 500 ml krve být naplánováno.
Krevní transfúze může dočasně zhoršit celkový stav lidí se srdečním selháním nebo jinými vážnými již existujícími stavy, pokud je podávána příliš rychle. Důvodem je náhlé přidání krve, které může stresovat kardiovaskulární systém.
Kolik krve je transfuzováno?
Krevní transfúze se podávají ve formě darované krve. Zásoba krve obsahuje přibližně 300 ml koncentrátu červených krvinek. Množství krve, které se podává, závisí na hladině hemoglobinu pacienta a na tom, na jaké úrovni má být zvýšena. Lze zhruba říci, že krevní rezerva může zvýšit hodnotu hemoglobinu přibližně o 1 až 1,5 g / dl.
Jaká jsou rizika krevní transfúze?
Riziko závažných vedlejších účinků a komplikací během nebo po transfuzi krve je v dnešní době velmi nízké kvůli dobrým kontrolním systémům a rozsáhlým zkušenostem s podáváním krevních produktů. Mezi nejčastější vedlejší účinky patří horečka, alergická reakce, Zmatení krevních produktů a výsledný rozklad krevních buněk, který Infekce bakteriemi nebo viry a vzhled Plicní vodaže dýchání se může výrazně zhoršit.
Mírná horečka se vyvíjí asi u 0,1% pacientů a obvykle není nebezpečná. Alergické reakce na složky dárcovské krve jsou obvykle slabé a vyskytují se přibližně v 0,5% případů. Ke zmatení krevních rezerv dochází v Německu přibližně u jednoho ze 40 000 krevních transfuzí.Výsledkem může být tzv. „Hemolytická transfuzní reakce“ - rozpad červených krvinek. Mohou se objevit příznaky, jako je horečka, dušnost a bolest v zádech a hrudníku, a ve vzácných případech se mohou objevit i oběhové problémy s krvácením a selháním orgánů.
Riziko, že se viry dostanou transfuzí do krve příjemce, je zvláště důležité Žloutenka typu B., Hepatitida C. a HIV relevantní. Přes přísné kontroly jsou však tyto viry přenášeny v méně než jednom z 1 milionu transfuzí. Lékaři se snaží minimalizovat rizika uvedená častým sledováním pacienta a rychle si všimnout a léčit vedlejší účinky. V důsledku toho jsou vážné důsledky po transfuzi velmi vzácné.
Krevní transfuze
Komplikace jsou velmi vzácné během krevní transfuze nebo po ní. Důvodem je to, že v posledních několika desetiletích byly vyvinuty lepší a lepší kontrolní systémy, díky kterým jsou krevní produkty předem velmi bezpečné. Tímto způsobem se mnoho komplikací, ke kterým došlo před 30 lety, snížilo na minimum.
Nejčastější vážnou komplikací, která se dnes vyskytuje, je „hemolytická transfuzní reakce“, ke které obvykle dochází po smíchání krevních zásob. Po transfúzi nesprávné krevní skupiny odumírají červené krvinky pacienta a vedou k horečce, dušnosti, nevolnosti a bolesti a někdy k selhání orgánů a těžkému krvácení. Jsou-li příznaky rozpoznány včas, lze onemocnění obvykle dobře zvládnout.
Závažné infekce s vysokou horečkou, poklesem krevního tlaku a selháním orgánů způsobené krevními produkty infikovanými bakteriemi se vyskytují velmi vzácně. Další vážnou komplikací je takzvaná „akutní plicní nedostatečnost“, při níž se tekutina dostává do plicní tkáně a může vést k dušnosti.
Vedlejší účinky krevní transfúze
Z důvodu právních pokynů a vyšetření jsou závažné vedlejší účinky a komplikace spojené s transfuzí krve vzácné. Dárci jsou nejen žádáni o různé rizikové faktory, ale krev je také testována na různé patogeny, jako je HIV, hepatitida B a syfilis. Kromě toho je samozřejmě stanovena krevní skupina. I přes tato preventivní opatření se mohou objevit vedlejší účinky. Mírné komplikace, které se mohou objevit i přes správnou krevní skupinu, jsou nevolnost, horečka a zimnice, které po chvíli zmizí samy o sobě. Na jedné straně dochází k závažným vedlejším účinkům, když krevní skupiny dárce a příjemce nejsou vzájemně kompatibilní. Imunitní systém příjemce reaguje na cizí složky krve, což vede k anafylaktickému šoku, kardiovaskulárním komplikacím a v některých případech k selhání ledvin. Tato situace je život ohrožující a vyžaduje okamžitou léčbu. Další závažný vedlejší účinek může nastat, pokud krev obsahuje patogeny, jako jsou viry HIV nebo hepatitidy B, které následně přenášejí nemoc na příjemce krve. Na základě testů na tyto patogeny je pravděpodobnost infekce krevní transfúzí v Německu velmi nízká.
Jaké jsou dlouhodobé účinky krevní transfúze?
Nejenže se mohou objevit vedlejší účinky a komplikace bezprostředně po darování cizí krve, ale také existuje riziko pro příjemce nějakou dobu poté. Na jedné straně, i přes vyšetření, mohou v krvi existovat patogeny, které později vedou k nemocem. To je obzvláště nebezpečné v méně rozvinutých zemích, protože zde nejsou vždy prováděny všechny důležité testy. Patogeny, jako je HIV nebo virus hepatitidy B, mohou vést k vážným onemocněním, a tak dokonce ohrozit život. Protože v Německu existují přísné požadavky a zákony týkající se transfúze krve, jedná se o velmi vzácnou komplikaci v této zemi. Dalším dlouhodobým důsledkem je zvýšená náchylnost k infekci. Během krevní transfúze se do těla přidává cizí tkáň. I když jsou krevní skupiny kompatibilní, imunitní systém je zpočátku vnímá jako cizí, což představuje další břemeno a zvyšuje tak riziko infekcí. Ve vzácných případech vede transfúze k tvorbě protilátek proti složkám krve. Pozdější transfúze může vést k hypersenzitivním reakcím nebo ke snížení účinnosti transfúze.
Jak vysoké je riziko nákazy HIV?
Před darováním krve jsou dárci dotázáni na možné rizikové faktory, které by zvýšily pravděpodobnost infekce krve patogeny. Kromě toho je krev testována na různé patogeny, jako je Testováno na HIV nebo hepatitidu B. Přesto nelze vyloučit možnou infekci. Riziko nakažení virem HIV během krevní transfúze je velmi nízké a odhaduje se na 1 ze 16 000 000.
Svědkové Jehovovi a krevní transfuze
Většina svědků Jehovových odmítá transfuze krve. Důvodem je jejich interpretace některých veršů z Bible. Transfúze je rovněž zakázána mezi svědky Jehovovými v mimořádných situacích, kdy by byla nutná krev dárce. Porušení tohoto pravidla často vede k vyloučení ze společnosti.